Противопоказания к кератопластике
Трансплантацию роговицы нельзя делать при энтропионе, эктропионе, блефаритах, бактериальном кератите.
Донорский материал
Перед взятием роговичной ткани у донора делается биомикроскопия. Ткань проверяется на наличие патогенных микроорганизмов. Трансплантат укладывается в консервирующую жидкость контейнера. Роговица сохраняет свои природные характеристики несколько дней.
Трансплантанты заносят в реестр и сохраняют в глазные банках на базе офтальмологических центров.Если в банк поступает подходящая пациенту ткань, его вызывают на пересадку.
Проведение операции сквозной кератопластики
Выполняется общий наркоз или местная анестезия в зависимости от операции.Веки закрепляют векорасширителями. В глаз закапывают пилокарпин для сужения зрачка и защиты глаза.
До удаления роговицы подбирают размер пересаженного лоскута. Он должен превышать размеры зоны трепанации на 0,25 мм. Фрагмент для пересаживания получают из корнеосклерального лоскута.
Роговица разрезается трепаном. Дефектная роговица удаляется. На следующем этапе в передней камере глазарассекают спайки и рубцы, делают пластику радужки, удаляют помутневший хрусталик и проводят переднюю витрэктомию.
На подготовленную область накладывают донорский трансплантат, закрепляя швами к роговице пациента.
В переднюю камеру глаза вводится физраствор. В конце операции под конъюнктиву делают инъекцию антибиотика и глюкокортикоида.
Проведение послойной кератопластики
Послойная кератопластика проводится при сохранении работоспособности роговичных слоев. Роговица рассекается до середины. Ее и донорскую роговицу расслаивают. Трансплантат закрепляются непрерывным швом.
Наиболее перспективные операции — глубокая передняя послойная кератопластика и эндотелиальная задняя кератопластика.
При передней кератопластике удаляют объем роговицы за исключением десцеметовой мембраны и эндотелия.При сохранении естественного эндотелия повышается вероятность приживления донорской ткани.
При задней послойной кератопластике заменяются задние слои роговицы. Она выполняется при разрушении роговицы со стороны эндотелия. Эта операция сложнее сквозной, но вероятность успешного приживления увеличивается.
Лазерная кератопластика
Фемтосекундная лазерная кератопластика — разновидность кератопластки, известная с 1990-х. Занимает около 40 минут. Высокая скорость работы фемтосекундного лазера бережет ткани глаза. Края роговицы после трепанации абсолютно ровные. Снижаются риски глаукомы и астигматизма. Сроки реабилитации минимальные.
После операции
В послеоперационном периоде пациент несколько дней находится в клинике офтальмологии. Возможна терапия гормонами и антибиотиками для скорейшего заживления ран. На глазу носится повязка. После выписки домой необходимо делать инстилляции в конъюнктивальную полость глаза.
Разновидности кератопластики
Пересадка роговицы глаза (кератопластика) – это микрохирургическое оперативное вмешательство, в ходе которого удаляют поврежденную роговицу и меняют ее на донорский трансплантат или кератопротез (КП).
Существует два вида материала для замены роговицы:
- донорская ткань – которую изымают у трупа на протяжении не больше 2-х часов после смерти;
- кератопротезы (искусственная роговица) – примеры таких устройств: Бостон КП (тип I и II), остео-одонто-кератопротез (OOKП), AlphaCor и Федоров-Зуев КП. Бостон КП – это наиболее распространенный имплантируемый протез роговицы.
Во всем мире предпочтение отдают именно донорским роговицам. Это очень благоприятный материал для трансплантации, так как риск отторжения минимальный из-за особенностей ее анатомо-физиологического строения и отсутствия собственных кровеносных сосудов. Но иногда пересадка роговицы все же осложняется отторжением (у части пациентов – повторным), именно в таких ситуациях прибегают к установке кератопротеза.

Донорские материалы для замены роговицы изготавливают специальные лицензированные медицинские учреждения. Существуют даже специальные глазные донорские банки, которые занимаются сбором материала, его обработкой и хранением. Такие трансплантаты изготавливают в стерильных лабораторных условиях, все они проходят проверку на наличие вирусных бактериальных и прочих поражений.
В микрохирургии глаза операции по пересадке роговицы классифицируют:
- по размерам пересаженного участка: полная (тотальная) и частичная (локальная и субтотальная);
- по слоям роговичной оболочки, которые хирург меняет: сквозная, передняя послойная и задняя послойная.
СПРАВКА! Роговица глаза имеет 5 слоев: поверхностный эпителиальный клеточный, боуменова мембрана, строма, десцеметова мембрана, эндотелиальный клеточный слой.
Строение роговицы
Сквозная пересадка роговицы – самый распространенный вид кератопластики. В данной ситуации поврежденная роговица заменяется полностью, то есть на всю толщину (меняют все 5 слоев). Такая операция нужна пациентам с кератоконусом и другими врожденными аномалиями строения роговичной оболочки у детей, а также при обширных травмах, ожогах, некрозах.
Послойная кератопластика показана пациентам с повреждениями роговичной оболочки, которые носят поверхностный характер. Оперативные вмешательства на передней или задней части роговицы проводят людям с ожогами, дистрофиями, помутнениями или различными кератопатиями. Такие вмешательства можно разделить на 2 подкатегории:
- DALK – глубокая передняя послойная кератопластика (делают пересадку передних 3 слоев роговицы, оставляют десцеметову мембрану и эндотелиальный пласт клеток);
- DMEK – задняя частичная кератопластика (замена только заднего эндотелиального слоя роговицы).
Основные разновидности кератопластики, в зависимости от слоев роговицы, которые меняют в ходе операции
Разновидности кератопластики
Как и большинстве других операция пересадка роговицы глаза может иметь определенные отличия. Чаще всего это зависит от следующих факторов:
- вида трансплантата;
- величины дефекта;
- глубины дефекта.
На сегодняшний день кератопластика может быть тотальной или частичной. Исходя из названия можно понять, что в первом случае будет проводиться полная замена роговицы. Во втором случае врачи могут выполнить замену части роговицы от 4 до 6 мм. Кроме этого, может выполняться субтотальная ретинопластика. Под этой процедурой подразумевается полная замена роговицы, кроме небольшого ободка размеров в 1-2 мм. В зависимости от глубины может производить послойная или сквозная пересадка.
Стоимость искусственной роговицы в 2 раза дороже обычной
Послойная пересадка в свою очередь может быть передней и задней. В качестве донорского органа обычно будут использовать трупный материал. Чаще всего его берут у новорожденных. Иногда также могут использовать искусственный имплантат, который изготовляют в специализированных лабораториях.
Выбираем клинику с опытом и профессионализмом
При выборе клиники для пересадки сетчатки глаза важно учесть опыт и профессионализм врачей. Пересадка сетчатки является серьезной операцией, которая требует высокой квалификации и опыта у специалистов.
Именно поэтому важно обращаться в клинику, где работают опытные офтальмологи с профессиональным подходом к своей работе.
Для выбора подходящей клиники можно ознакомиться с отзывами пациентов, которые уже прошли пересадку сетчатки. Они могут поделиться своим опытом и рассказать о качестве работы врачей и комфорте во время лечения. Также полезно ознакомиться с информацией о клинике на её официальном сайте, где можно узнать об объёме и показаниях к проведению данной операции.
Стоит обратить внимание на наличие соответствующих сертификатов и лицензий у клиники, а также на наличие современного оборудования. Специализированные клиники, которые регулярно внедряют новые методики и технологии, могут обеспечить более высокий уровень квалификации и результатов.
Наконец, перед выбором клиники необходимо провести личную консультацию с врачом-офтальмологом, чтобы узнать о методах работы и определиться с выбором. Во время консультации врач выяснит детали вашего кейса и сможет рекомендовать наиболее эффективные методы лечения.
Выбор клиники с опытом и профессионализмом поможет обеспечить наилучший результат пересадки сетчатки глаза и повысить шансы на восстановление зрения.
Пересадка роговицы глаз – это что?
Среди медиков процедура носит наименование кератопластика. Суть операции заключается в трансплантации внешней оболочки. Поскольку этот элемент зрительного аппарата не оснащен кровеносными сосудами, то в большинстве случаев имплантат приживается без проблем. После кератопластики острота глаз полностью или частично восстанавливается.
Наибольшей популярностью пользуется пересадка донорской ткани. Осуществляется трансплантация поврежденных областей либо роговицу полностью заменяют. В некоторых случаях используют трансплантаты из искусственного материала. Обычно вмешательство проводится под общей анестезией, однако, некоторые врачи рекомендуют осуществлять коррекцию под местным наркозом.
| Процедура практически всегда дает высокий результат, а риск развития осложнений сведен к минимуму. Поэтому кератопластика считается одной из самых востребованных операций по восстановлению здоровья органа зрения. |
Процесс пересадки сетчатки глаза
Процесс пересадки сетчатки глаза осуществляется при помощи различных техник, в зависимости от конкретного случая. Одной из основных методик является витрэктомия, при которой осуществляется удаление влаги из полости глаза и замена ее на газ или силиконовую маску. Это позволяет создать оптимальные условия для схождения сетчатки и восстановления ее функций.
После витрэктомии выполняется процесс переноса сетчатки на ее естественное место. Для этого используются различные инструменты и техники, включая лазерную коагуляцию, введение специальных препаратов и мембранных трансплантатов. Основная цель данного этапа — создание надежного и устойчивого соединения между сетчаткой и соседними тканями.
После процедуры пересадки сетчатки глаза пациенту требуется наблюдение и реабилитация, чтобы достичь оптимальных результатов. Реабилитационный период может занимать несколько недель или месяцев, в течение которых врачи проводят регулярные осмотры и контролируют процесс восстановления зрительной функции.
Помимо самой процедуры пересадки, важным аспектом является выбор квалифицированной клиники и опытного хирурга. В России существует несколько клиник, специализирующихся на ретинальной хирургии и осуществляющих процесс пересадки сетчатки глаза с использованием современных технологий и методик.
Вы кандидат на пересадку роговицы?
Трансплантация роговицы выполняется для улучшения функции роговицы и улучшения зрения. Если боль вызвана значительно больной или поврежденной роговицей, трансплантация роговицы может облегчить этот симптом.
- Время процедуры: от одного до двух часов
- Типичные результаты: значительное улучшение визуальной функции
- Время восстановления: от нескольких недель до года
Учитывая эти факторы, вы также должны рассмотреть несколько важных вопросов, прежде чем решите пройти трансплантацию роговицы:
- Ваше функциональное видение препятствует вашей работе или вашей способности выполнять повседневную деятельность?
- Может ли ваше зрение быть исправлено с помощью специальных контактных линз или других менее инвазивных мер?
- Как стоимость операции по трансплантации роговицы повлияет на ваше финансовое положение, если ваше страхование зрения не охватывает все, от предварительного отбора до послеоперационных консультаций?
- Можете ли вы взять достаточно свободного времени на работу или в школу (в некоторых случаях — до шести месяцев в год), чтобы нормально восстановиться?
Все эти вопросы, в сочетании с тщательным скринингом и консультацией с вашим глазным врачом, должны быть тщательно рассмотрены, прежде чем принимать окончательное решение о трансплантации роговицы.
Возможные осложнения
Так как глаз сам по себе является нежным органом, после хирургического вмешательства может наблюдаться дискомфорт. Даже если операция была проведена со строгим соблюдением всех требований, сразу после манипуляций или спустя некоторое время могут возникнуть осложнения.
Проблемы в первые недели после операции могут быть такими:
- Инфицирование области разреза,
- Длительное заживление раны,
- Повышение глазного давления,
- Подтекание жидкости из линии шва,
- Увеит,
- Выпадение радужной оболочки.
На более поздних стадиях восстановления также возможны осложнения:
- Астигматизм. Возникает довольно часто, но дефект поддаётся коррекции,
- Глаукома,
- Переход инфекции из глаза на пересаженную роговицу,
- Отторжение трансплантата. Процесс может возникнуть как в первые дни, так и через 2-3 года после кератопластики. Поверхностное отторжение характеризуется отрицательными признаками верхнего эпителиального слоя донорской роговицы. Такой вид отторжения поддаётся лечению, процесс останавливают медикаментами, лоскут приживается полностью. Хуже, если отторгается слой эндотелия: он не восстанавливается со временем, сложно поддаётся терапии. В этом случае может понадобиться повторная кератопластика.
Отторжение происходит в 10-20% случаев, но в подавляющем большинстве процесс удаётся остановить.
Кератопластика — хирургическая манипуляция, благодаря которой тысячи людей ежегодно получают шанс на нормальную жизнь. Операция в проведении довольно сложная, но почти всегда заканчивается восстановлением зрения и видимыми косметическими улучшениями
При соблюдении мер предосторожности и полном контроле приёма препаратов снижается вероятность осложнений, ускоряется восстановление тканей. Стоимость кератопластики составляет в среднем 70-120 тыс. рублей за один глаз, в разных клиниках цены варьируются.
Стоимость
При выборе клиники для проведения вмешательства, выбирайте учреждение, специализирующееся на данном направлении. В среднем кератопластика стоит от ста до трехсот тысяч рублей за один глаз. В пакет услуг включены:
- Качественный донорский элемент, который применяют для восстановления функциональности роговицы;
- Уход за пациентом после операции (подбор глазных капель, антибиотиков и т.д.);
- Привлечение опытного доктора;
- Разработка индивидуального плана по проведению коррекции;
- Использование современного оборудования, исключающего сильную нагрузку на сердце и сосуды;
- Подбор оптимального наркоза, который хорошо перенесет пациент;
- Выписка осуществляется только после осмотра хирурга;
- При появлении осложнений врачи окажут срочную медицинскую помощь;
- Консультация после коррекции.
| В 90% случаев процедура помогает добиться улучшения зрительной функции. С осложнениями сталкиваются единицы, большинство проблем можно легко купировать медикаментами. |
Оборудование
AMARIS 1050RS
Новейший эксимерный лазер премиального уровня. Почти космическая частота работы нового эксимерного лазера AMARIS 1050RS (1050 Гц ) в два раза выше всех своих европейских и американских аналогов, это позволяет значительно сократить время операции. Лазер не только отслеживает микродвижения глаза по шести измерениям, но и по специально рассчитанному алгоритму «предугадывает» следующее положение глаза, в котором он будет находиться в момент контакта с лазерным излучением — это уникальный «трекинг без задержки» AMARIS 1050RS – единственный лазер, который имеет два уровня энергии, что позволяет добиваться наиболее деликатного воздействия на роговицу. Совокупность этих и многих других технологических преимуществ лазера позволят нам дать каждому пациенту максимально качественное зрение вне зависимости от сложности его случая.
Femto LDV Z8
Фемтосекундный лазер последнего поколения швейцарского производства значительно сокращает время проведения операции, автоматизирует выполнение хирургии, исключая «человеческий фактор». Совокупность этих факторов позволяет до минимума сократить реабилитационный период — максимальное восстановление зрительных функций происходит за очень короткий промежуток времени. Сверхбыстрый фемтосекундный лазер Femto LDV Z8 — универсальный инструмент для проведения различных видов кератопластики, рефракционных операций и хирургии катаракты. Экстракция лентикулы роговицы (CLEAR) — это новый уровень лентикулярной хирургии. Коррекция производится только одним фемтосекундным лазером — лазером FEMTO LDV Z8. Его применение при выполнении рефракционной операции по технологии FemtoLASIK обеспечивает индивидуальный подход к каждому пациенту в зависимости от анатомических особенностей роговицы и рефракции глаза.
VisuMax
Один из самых технически совершенных фемтосекундных лазеров на сегодняшний день. Только VisuMax позволяет выполнять такой широкий диапазон операций: операция ReLEx SMILE и Femto-LASIK, различные виды кератопластик, имплантация интрастромальных роговичных колец (сегментов) при лечении кератоконуса. Образующиеся во время работы лазера кавитационные пузырьки просто раздвигают ткани, в отличии от скальпеля, и формируют идеально ровные разрезы роговицы на любую глубину. Фетосекундный лазер способен также выкраивать лоскуты роговицы разной тощины, что позволяет применять самые современные технологии кератопластики – переднюю глубокую и заднюю послойную кератопластики. А формирование тоннелей в строме роговице с помощью данного лазера обеспечивает более высокий уровень хирургии роговицы методом кераринга при кератоконусе. Главное преимущество VisuMax по сравнению с другими лазерами – это возможность проведения уникальной рефракционной операции ReLEx SMILE, при выполнении которой используется только фемтосекундный лазер. Лазерное воздействие проходит бесконтактно с роговицей не более 30 секунд. Все операции на VisuMax проходят быстро, безболезненно, с точностью на субмикронном уровне, соблюдая уникальные анатомические особенности кривизны роговицы.
Где лучше провести кератопластику?
Пересадку роговой оболочки проводят в ведущих столичных клиниках («Эксимер», НИИ им. Гельмгольца, МНТК им. Фёдорова и т.д.). Также провести коррекцию можно в крупных лечебных учреждениях, расположенных в Уфе, Самаре, Тамбове. За границей на офтальмологических операциях специализируются клиники в Израиле, Германии, Франции и Испании.
Где проводить вмешательство каждый пациент решает сам для себя, все зависит от его финансовых возможностей и степени доверия к доктору.
Мы предлагаем вашему вниманию несколько клиник, о которых положительно отзываются пациенты, перенесшие трансплантацию роговицы:
- Германия. Немецкие офтальмологи осуществляют все известные способы пересадки. Традиционную замену оболочки проводят в 15% всех случаев, обычно применяется малоинвазивная трансплантация;
- Израиль. Доктора местных клиник проводят пересадку донорских и искусственных имплантатов. В первом случае материал поставляют из Америки. Иностранным гражданам сложно осуществить кератопластику в этой стране из-за религиозных разногласий;
- Турция. Идеальное соотношение цены и качества предлагают в местных больницах. Врачи используют такие же методики, как израильские и немецкие специалисты. Офтальмологи проводят полную и послойную трансплантацию с помощью лазерного оборудования.
Во время операции пересадки
Непосредственно перед началом операции устанавливается внутривенный доступ для введения лекарственных препаратов, инфузионных растворов. Операция проводится под общей или местной анестезией. Выбор метода анестезии определяется возрастом пациента, состоянием здоровья, другими факторами. Как общая, так и местная анестезия полностью исключает болевые ощущения при операции. Пациенту также не стоит бояться непроизвольного моргания либо закрытия глаз – врач об этом позаботится.
Кератопластика – операция, при которой выполняются сложные манипуляции на роговице, и процедура проводится при помощи интраоперационного микроскопа. Начинается операция с того, что хирург определяет диаметр удаляемой роговичной ткани. Далее с использованием специального трепана и другого микроинструментария удаляется пораженная часть роговицы в виде круга. Затем на ее место кладется участок донорской роговицы соответствующего диаметра. Участок донорской ткани подшивается к периферической части роговицы пациента тончайшими синтетическими нитками (их толщина меньше таковой человеческого волоса).
В завершение операции офтальмохирург оценивает равномерность прищипывания роговицы – в этом случае «созданная» роговичная линза будет ровной, и ее поверхность будет идентичной правильной сфере. При помощи кератоскопа оценивается форма роговицы, и в зависимости от результатов офтальмохирург может изменить степень натяжения швов.
Существуют три основных вида проведения кератопластики:
- Сквозная пересадка роговицы
- Послойная пересадка роговицы
- Пресадка эндотелия
Сквозная пересадка роговицы – традиционный, и во многих случаях, единственно возможный способ. В ходе операции происходит замена всех слоёв роговицы, от эпителия до эндотелия (см.анатомия роговицы в разделе кератоконус) на донорскую роговицу.
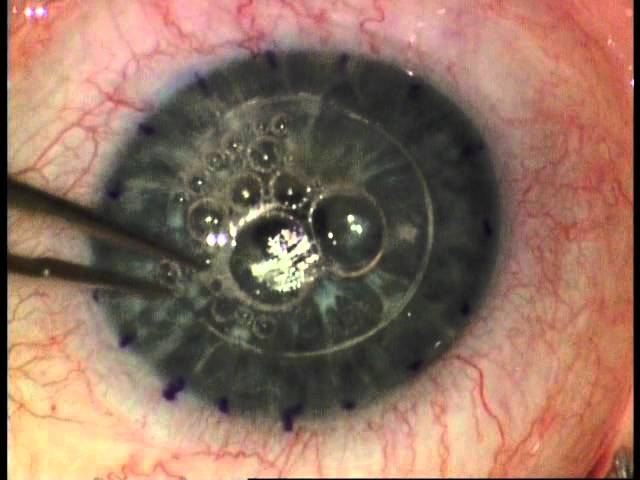
Ход операции кератопластика:
Из глаза донора (трупный глаз) с помощью специального инструмента выкраивается роговичный диск на всю толщину диаметром от 7 до 8.5 мм. В тоже время на глазу пациента (реципиента), используя суперточные трепаны, выкраивается роговичный диск из «больной» роговицы диаметром 7 мм.
Диск из роговицы донора устанавливается на место, из которого вырезан диск роговицы реципиента, и тщательно подшивается к оставшейся части «переферии» роговицы специальными швами толщиной 10 мкм. При проведении послойной пересадки роговицы происходит замена только верхних слоёв роговицы на донорскую, при этом комплекс «Десцеметова мембрана-Эндотелий» остается в глазу реципиента без замены.
Для избежания передачи инфекциионных заболевани, ВИЧ-инфекции и т.д. от донора к реципиенту, а также для снижения риска отторжения новой роговицы, весь донорский материал, используемый при кератопластике тщательно подвергается специальному анализу, консервируется в банках донорской роговицы, откуда уже попадает непосредстевенно на операционный стол в четко назначенное время. Результат операции во многом зависит от качества донорского материала, его обработки и условий хранения.
Пересадка эндотелия
Новый, современный вид кератопластики, который применяют для восстановления прозрачности роговицы при эндотелиально-эпителиальной дистрофии роговицы. Задняя поверхность роговицы человека выстлана монослоем клеток, которые называют эндотелием. Эти клетки выполняют барьерную функцию: препятствуют проникновению внутриглазной жидкости в толщу роговицы. Их особенностью является невозможность восстановления. Другими словами, если часть клеток в результате воспаления или травмы гибнет, то оставшиеся клетки не в состоянии полноценно осуществлять трофику роговицы, последняя отекает, теряет прозрачность.
У больных существенно снижается острота зрения, развивается выраженный болевой синдром. Это тяжелое заболевания развивается у больных вследствие перенесенных тяжелых глазных операций или глазных воспалительных заболеваний (увеита, иридоциклита, кератита различной этиологии). Часто заболевание сопровождается повышенным внутриглазным давлением. Эндотелиальная дистрофия роговицы наиболее распространена у пожилых людей в связи со значительной физиологической потерей эндотелиальных клеток.
Через утолщенную отечную роговицу не могут правильно проходить внутрь глаза лучи света, чтобы формировать изображение на сетчатке, что приводит к сильному снижению зрения. В тяжелых случаях происходит формирование булл (пузырьков на передней поверхности роговицы). Разрыв буллы вызывает сильнейший дискомфорт и болевой синдром.
На видео — Комбинированная операция: факоэмульсификация катаракты с имплантацией ИОЛ + эндотелиальная пересадка роговицы
Задняя кератопластика предполагает замену только эндотелиального пласта измененной роговицы больного. При этом толщина донорского трансплантата составляет 110-140 мкм. Необходимо отметить, что такой вид хирургического вмешательства проводят в нескольких клиниках России.
Вылечить консервативным путем заболевание невозможно. При дистрофии роговицы единственный способ восставить зрение и избавиться от болевых ощущений — проведение операции по пересадке роговицы (кератопластики).
Глаз с развившейся эндотелиально-эпителиальной дистрофией роговицы. Видна отечная, тусклая роговица. Острота зрения до операции 0.07–0.09.
Больному выполнена сквозная субтотальная кератопластика. Трансплантат прозрачный, виден обвивной непрерывный шов. Острота зрения с коррекцией 0.8.
Отдельно следует остановиться на описании донорского материала для проведения кератопластики. В нашей клинике мы применяем консервированную донорскую ткань. Ее особенностью является полная стерильность, апирогенность, сниженная иммунная активность. Подобный материал широко применяется для проведения кератопластик практически во всех ведущих клиниках мира.
Вопрос-ответ:
Какая из пересадок глаза лучше: донорская или бионическая?
Выбор между донорской и бионической пересадкой глаза зависит от причины потери зрения и общего состояния здоровья пациента. Каждая из пересадок имеет свои плюсы и минусы. Донорская пересадка может быть эффективной, если глаукома или катаракта не позволяют сохранить естественный глаз. Бионическая пересадка, в свою очередь, может помочь восстановить зрение при нарушениях оптической активности глаза, но требует комплексной нейропротезирования и сопутствующей операции.
Может ли донорская пересадка глаза вызвать отторжение?
Как и любая другая трансплантация, донорская пересадка глаза может привести к отторжению тканей. Однако, если предварительно проанализировать совместимость донорских и тканей реципиента, это риско можно снизить до минимума.
Как долго длится процесс подготовки к донорской пересадке глаза?
Процедура донорской пересадки глаза требует серьезной подготовки, особенно в отношении сбора информации о качестве донорских тканей и реакции на аллергены. Общее время подготовки может занять от нескольких недель до нескольких месяцев.
Какие побочные эффекты могут возникнуть после пересадки глаза?
После пересадки глаза могут возникнуть различные побочные эффекты, такие как отек глаза, краснота, уменьшение или ухудшение зрения. Но это проходит после некоторого времени. В тяжелых случаях может потребоваться дополнительное лечение или пересадка.
Может ли бионическая пересадка глаза полностью восстановить зрение?
Бионическая пересадка глаза не гарантирует полного восстановления зрения, но может помочь пациенту различать свет и тени, а также контуры изображений. Восстановление зрения зависит от нескольких факторов, таких как характер нарушения зрения, возраст пациента и насколько быстро его организм адаптируется к нейропротезированию.
Какими методами проводится донорская пересадка глаза?
Различают три варианта донорской пересадки глаза: усеченная пересадка, пересадка глазного яблока в полном объеме и пересадка роговицы. Вариант пересадки определяется степенью повреждения глаза и общего состояния здоровья пациента.
Каков примерный срок реабилитации после пересадки глаза?
Операция по пересадке глаза является сложной и требует длительной реабилитации пациента. Обычно первые симптомы заживления можно обнаружить через 2-3 недели после проведения операции. Полная реабилитация может занять от нескольких месяцев до полугода.


















